Атриовентрикулярная диссоциация. Атриовентрикулярная диссоциация Полная ав диссоциация, или ав диссоциация без захватов желудочков, или изоритмическая ав диссоциация
Все тоже самое. При ритме из АВ-соединения и предсердия, и желудочки сокращаются под воздействием импульсов, вырабатываемых в АВ-соединении, т.е. к желудочка импульсы проводятся через систему Гиса-Пуркинье (как и в норме), а вот к предсердиям ретроградно. Наличие ретроградного проведения, т.е. происходит «захват предсердий» (т.е. формируется отрицательный зубец P после комплекса QRS, или зубец P отсутствует, вследствие наслаивания на комплекс QRS). Это исключает АВ диссоциацию и свидетельствует в пользу ритма из АВ-соединения.
«Захват предсердий» - ритм из АВ-соединения.
«Захват желудочков» - АВ диссоциация.
При полной АВ диссоциации на ЭКГ обычно наблюдается «флирт» зубца P с комплексом QRS, т.е. зубец P перемещается вблизи комплекса QRS, располагаясь чуть впереди или позади него или полностью располагаясь на комплексе QRS, при этом он всегда положительный.
При полной АВ диссоциации (т.е. при отсутствии «захватов» желудочков) может наблюдаться изоритмия, т.е. частота зубцов P и комплексов QRS на ЭКГ может стать одинаково, НО зубцы P не проводятся на желудочки.При этом наблюдается фиксированное положение зубцов P по отношению к комплексу QRS. Это т.н. изоритмическая АВ диссоциация. Некоторые авторы считают, что это является своего рода компенсаторным явлением, некоторым образом синхронизирующим работу предсердий и желудочков.
Состояния, вызывающие АВ диссоциацию:
- оперативные вмешательства, наркоз (в т.ч. интубация),
- состояния, при которых повышается уровень катехоламинов (в т.ч. инфузии препаратов с положительным инотропным действием) и ЛС, блокирующие катехоламины,
- поражение синусового узла
- гликозидная интоксикация
- ИМ и другие органические поражения сердца,
- гиперкалиемия
- ваготония (неврогенное синкопе, тошнота),
- желудочковая тахикардия или пейсмейкер в желудочках.
- АВ диссоциация может наблюдаться после радиочастотной абляции медленного пути при АВ узловой риэнтри тахикардии, при повреждении волокон блуждающего нерва.
- После электрошока, АВ диссоциация возникает на фоне выскальзывающего ритма, то это может быть нормальным явлением.
Причины, приводящие к усилению автоматизма центров II и III порядка можно запомнить с помощью мнемоники Др (доктор). Эрик
Д - дигиталисная интоксикация
Э – элеткролитные нарушения (гипокалиемия, гиперкальциемия)
Р – растяжения миокарда и проводящих путей (дилатация камер сердца)
И – ишемия миокарда
К – катехоламины, КЩР нарушения
Независимо от причины, АВ диссоциация обычно является вторичной, т.е. бывает следствием какой-либо другой причины.
Анамнез
АВ диссоциация может быть асимптомной, но при наличии симптомов, они обычно бывают обусловлены брадикардией, тахикардией, АВ диссинхронией, или потерей предсердной «подкачки» и включают следующие симптомы:
- Выраженное диспноэ
- головокружение
- ощущение сильной пульсации в области шеи
- сердцебиение
- слабость, malaise
Физикальное обследование
Физикальные данные обусловлены брадикардией, тахикардией, АВ диссинхронией, или потерей предсердной «подкачки» по крайне мере транзиторно.
- Общий осмотр – вариабельный пульс или вариабельное АД, обусловленные изменением соотношения между сокращениями предсердий и желудочков.
- Пульс – частота пульса изменчива. Возможен частый или медленный пульс, в зависимости от лежащей в основе их возникновения причины.
- АД – низкое при идиовентрикулярном ритме (ЖТ).
- Югулярный венный пульс – Периодически возникающие пушечные волны a , которые отмечаются в момент, когда происходит одновременное сокращение предсердий и желудочков. Волны a изменяются при изменении интервала PR или если комплекс QRS возникает сразу же вслед за зубцом P .
- Сердечны тоны:
- изменчивая громкость первого тона,
- периодическое усиление первого тона, возникающее по мере укорочения интервала PR , достигая очень громкого звука (пушечный выстрел); возникает, когда частота желудочкового ритма превышает частоту предсердного и QRS появляется сразу же вслед за зубцом P
- изменчивость систолического шума от удара к удару.
Причины
Основными причинами АВ диссоциации являются ЖТ, непароксизмальная тахикардия из АВ соединения, выскальзывающий ритм из АВ соединения, и ускоренный идиовентрикулярный ритм.
- Желудочковая тахикардия,
- непароксизмальная узловая тахикардия,
- ритм из АВ соединения/тахикардия возникает при ритме, превышающем по частоте синусовый, при отсутствии ретроградного захвата предсердий.
Такое наблюдается при таких клинических ситуациях, как интоксикация дигоксином;синусовой брадикардии с выскальзывающим ритмом из АВ соединения; после операции на сердце, в частности операциях на клапанах.
§ Длительный постэктопический цикл, позволяющий возникнуть выскальзывающему ритму из АВ соединения.
Лабораторные исследования
уровень дигоксина
Другие тесты
§ ЭКГ является самым распространенным методом диагностики данной патологии. Обнаруживаются замещающий ритм и морфология зубцов P. При полной АВ диссоциации зубцы P и комплексы QRS не имеют фиксированных временных соотношений между собой. Морфология зубцов P зависит от источника активации предсердий.
§ Соотношение предсердного и желудочкового ритмов имеет важное значение для понимания АВ диссоциации. Частота желудочкового ритма равна или больше частоты предсердного ритма.
§ Бывают случаи, когда требуются другие методы для определения активации предсердий и желудочков. На рисунке показан диагностический подход.
§ Определить, проводятся ли зубцы P,может быть трудно. Для того чтобы отличить АВ диссоциацию от АВ блокады можно использовать пробы, изменяющие частоту предсердного и желудочкового ритмов. Будучи подключенным к монитору, пациент может приподняться, сесть или осуществить какие-либо упражнения.
Лечение
Выбор лечения зависит от вызвавшей данную патологию причины и от ее тяжести. При лечении больных с АВ диссоциацией важно учитывать его гемодинамический статус и определить лежащую в основе патологию.
§ У гемодинамически нестабильных пациентов, например при ЖТ, терапией выбора является кардиоверсия прямо на месте или внутривенное введение препаратов, в зависимости от стабильности пациента. Также следует продолжить лечение гликозидной интоксикации.
§ Важно убедиться, что АВ проводимость не нарушена у пациентов с АВ диссоциацией вследствие ускоренного ритма из АВ соединения после операции на сердце. Редко у пациентов наблюдается полная АВ блокада с ускоренным ритмом из очага, расположенного дистальнее уровня блокады; если ускоренный очаговый ритм становится постоянным, то мы имеем дело с полной АВ блокадой.
Хирургическое лечение
Необходимость имплантации постоянного электрокардиостимулятора возникает редко.
Медикаменты
Целью фармакотерапии является снижение смертности и предупреждение осложнений.
· Антихолинергические ЛС
Конкурентные ингибиторы вегетативных, постганглиолярных и холинергических рецепторов.
o Атропин в/в или в/м – увеличивает ЧСС за счет ваголитического эффекта, способствуя увеличению СВ.
· Агонисты адренергических рецепторов
Стимулируют миокард и улучшают коронарный кровоток.
o Изопротеренол: обладает бета1 и бета2 адренергической активностью. Связывается с бета-рецепторами сердца, гладких мышц бронхов, скелетных мышц, мышц сосудистой стенки и ЖКТ. Имеет положительный инотропный и хронотропный эффект.
В случае «капитуляции» СА-узла (СА-блокада) следует восстановить синусовый ритм. Не следует назначать препараты, которые могут вызвать угнетение физиологических (замещающих) центров. Это может привести к остановке кровообращении. Достаточно при СССУ провести ЭКС.
При дигиталисной интроксикации – препараты калия.
После операции – препараты калия, оксигенотерапия, нормализация КЩР, при необходимости (ЖТ) – кордарон.
Антидоты
Используются для лечения дигиталисной интоксикадии
· Digoxine immune Fab (Digibind) – представляет собой фрагмент иммуноглобулина со специфической и высокой аффиностью к молекулям и дигоксина и дигитоксина. Удаляет дигоксин и дигитоксин из тканей посредством связывания с ними. Каждый пузырек (ампула) дигибинда содержит 40мг очищенных дигоксин-специфичных фрагментов антител, которые связывают приблизительно 0,6мг дигоксина или дигитоксина. Доза антител зависит от общей нагрузночно дозы дигоксина, которая может быть вычисленная тремя путями:
1) определить количество дигоксина, введенного «остро» (acute, в смысле быстро), принимая во внимание 80% биодоступности (количество введенного дигоксина в мг X 0.8 = нагрузочная доза дигоксина);
2) определить концентрацию дигоксина в плазме крови и, используя фармакокинетическую формулу, умножить на объем распределения дигоксина (Vd – volume of distribution) и на массу тела пациента в кг (Нагрузочная доза дигоксина = уровень дигоскина в плазме (нг/мл) X 6л/кг X массу тела в кг);
3) использовать эмпирическую дозу, взяв за основу средние дозы препараты, вызывающие острую или хроническую передозировку у взрослых и у детей.
Если количество введенного дигоксина не может быть установлена точно, определено эмпирически (безопаснее использовать самую большую величину), альтернативным вариантом является готовность к увеличению дозы если эффект недостаточен.
Injectable solution
Литература
Окороков А.Н. «Диагностика болезней внутренних органов» том 10
Кушаковский М.С «Аритмии сердца»
Ройтберг Г.Е., Струтынский А.В «Болезни Сердечно-сосудистой системы».
Скромные комментарии клинического ординатора.
Кардиология
Глава 5. Анализ
электрокардиограммы

в. Нарушения проводимости. Блокада передней ветви левой ножки пучка Гиса, блокада задней ветви левой ножки пучка Гиса, полная блокада левой ножки пучка Гиса, блокада правой ножки пучка Гиса, АВ -блокада 2 степени и полная АВ -блокада.
г. Аритмии см. гл. 4.
VI. Электролитные нарушения
А. Гипокалиемия. Удлинение интервала PQ. Расширение комплекса QRS (редко). Выраженный зубец U, уплощенный инвертированный зубец T, депрессия сегмента ST, незначительное удлинение интервала QT.
Б. Гиперкалиемия
Легкая (5,56,5 мэкв/л). Высокий остроконечный симметричный зубец T, укорочение интервала QT.
Умеренная (6,58,0 мэкв/л). Уменьшение амплитуды зубца P; удлинение интервала PQ. Расширение комплекса QRS, снижение амплитуды зубца R. Депрессия или подъем сегмента ST. Желудочковая экстрасистолия.
Тяжелая (911 мэкв/л). Отсутствие зубца P. Расширение комплекса QRS (вплоть до комплексов синусоидальной формы). Медленный или ускоренный идиовентрикулярный ритм, желудочковая тахикардия, фибрилляция желудочков, асистолия.
В. Гипокальциемия. Удлинение интервала QT (вследствие удлинения сегмента ST).
Г. Гиперкальциемия. Укорочение интервала QT (вследствие укорочения сегмента ST).
VII. Действие лекарственных средств
А. Сердечные гликозиды
Терапевтическое действие. Удлинение интервала PQ. Косонисходящая депрессия сегмента ST, укорочение интервала QT, изменения зубца T (уплощенный, инвертированный, двухфазный), выраженный зубец U. Снижение ЧСС при мерцательной аритмии.
Токсическое действие. Желудочковая экстрасистолия, АВ -блокада, предсердная тахикардия с АВ -блокадой, ускоренный АВ -узловой ритм, синоатриальная блокада, желудочковая тахикардия, двунаправленная желудочковая тахикардия, фибрилляция желудочков.
А. Дилатационная кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Низкая амплитуда зубцов, псевдоинфарктная кривая, блокада левой ножки пучка Гиса, передней ветви левой ножки пучка Гиса. Неспецифические изменения сегмента ST и зубца T. Желудочковая экстрасистолия, мерцательная аритмия.
Б. Гипертрофическая кардиомиопатия. Признаки увеличения левого предсердия, иногда правого. Признаки гипертрофии левого желудочка, патологические зубцы Q, псевдоинфарктная кривая. Неспецифические изменения сегмента ST и зубца T. При апикальной гипертрофии левого желудочка гигантские отрицательные зубцы T в левых грудных отведениях. Наджелудочковые и желудочковые нарушения ритма.
В. Амилоидоз сердца. Низкая амплитуда зубцов, псевдоинфарктная кривая. Мерцательная аритмия, АВ -блокада, желудочковые аритмии, дисфункция синусового узла.
Г. Миопатия Дюшенна. Укорочение интервала PQ. Высокий зубец R в отведениях V 1 , V 2 ; глубокий зубец Q в отведениях V 5 , V 6 . Синусовая тахикардия, предсердная и желудочковая экстрасистолия, наджелудочковая тахикардия.
Д. Митральный стеноз. Признаки увеличения левого предсердия. Наблюдается гипертрофия правого желудочка, отклонение электрической оси сердца вправо. Часто мерцательная аритмия.
Е. Пролапс митрального клапана. Зубцы T уплощенные или отрицательные, особенно в III отведении; депрессия сегмента ST, незначительное удлинение интервала QT. Желудочковая и предсердная экстрасистолия, наджелудочковая тахикардия, желудочковая тахикардия, иногда мерцательная аритмия.
Ж. Перикардит. Депрессия сегмента PQ, особенно в отведениях II, aVF, V 2 V 6 . Диффузный подъем сегмента ST выпуклостью вверх в отведениях I, II, aVF, V 3 V 6 . Иногда депрессия сегмента ST в отведении aVR (в редких случаях в отведениях aVL, V 1 , V 2). Синусовая тахикардия, предсердные нарушения ритма. ЭКГ -изменения проходят 4 стадии:
подъем сегмента ST, зубец T нормальный;
сегмент ST опускается к изолинии, амплитуда зубца T снижается;
сегмент ST на изолинии, зубец T инвертированный;
сегмент ST на изолинии, зубец T нормальный.
З. Большой перикардиальный выпот. Низкая амплитуда зубцов, альтернация комплекса QRS. Патогномоничный признак полная электрическая альтернация (P, QRS, T).
И. Декстрокардия. Зубец P отрицателен в I отведении. Комплекс QRS инвертирован в I отведении, R/S < 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
К. Дефект межпредсердной перегородки. Признаки увеличения правого предсердия, реже левого; удлинение интервала PQ. RSR" в отведении V 1 ; электрическая ось сердца отклонена вправо при дефекте типа ostium secundum, влево при дефекте типа ostium primum. Инвертированный зубец T в отведениях V 1 , V 2 . Иногда мерцательная аритмия.
Л. Стеноз легочной артерии. Признаки увеличения правого предсердия. Гипертрофия правого желудочка с высоким зубцом R в отведениях V 1 , V 2 ; отклонение электрической оси сердца вправо. Инвертированный зубец T в отведениях V 1 , V 2 .
М. Синдром слабости синусового узла. Синусовая брадикардия, синоатриальная блокада, АВ -блокада, остановка синусового узла, синдром брадикардии-тахикардии, наджелудочковая тахикардия, мерцание/трепетание предсердий, желудочковая тахикардия.
IX. Другие заболевания
А. ХОЗЛ . Признаки увеличения правого предсердия. Отклонение электрической оси сердца вправо, смещение переходной зоны вправо, признаки гипертрофии правого желудочка, низкая амплитуда зубцов; тип ЭКГ S I S II S III . Инверсия зубца T в отведениях V 1 , V 2 . Синусовая тахикардия, АВ -узловой ритм, нарушения проводимости, включая АВ -блокаду, замедление внутрижелудочковой проводимости, блокады ножки пучка Гиса.
Б. ТЭЛА . Синдром S I Q III T III , признаки перегрузки правого желудочка, преходящая полная или неполная блокада правой ножки пучка Гиса, смещение электрической оси сердца вправо. Инверсия зубца T в отведениях V 1 , V 2 ; неспецифические изменения сегмента ST и зубца T. Синусовая тахикардия, иногда предсердные нарушения ритма.
В. Субарахноидальное кровоизлияние и другие поражения ЦНС . Иногда патологический зубец Q. Высокий широкий положительный или глубокий отрицательный зубец T, подъем или депрессия сегмента ST, выраженный зубец U, выраженное удлинение интервала QT. Синусовая брадикардия, синусовая тахикардия, АВ -узловой ритм, желудочковая экстрасистолия, желудочковая тахикардия.
Г. Гипотиреоз. Удлинение интервала PQ. Низкая амплитуда комплекса QRS. Уплощенный зубец T. Синусовая брадикардия.
Д. ХПН . Удлинение сегмента ST (вследствие гипокальциемии), высокие симметричные зубцы T (вследствие гиперкалиемии).
Е. Гипотермия. Удлинение интервала PQ. Зазубрина в конечной части комплекса QRS (зубец Осборна см. ). Удлинение интервала QT, инверсия зубца T. Синусовая брадикардия, мерцательная аритмия, АВ -узловой ритм, желудочковая тахикардия.
ЭКС . Основные типы электрокардиостимуляторов описываются трехбуквенным кодом: первая буква указывает, какая камера сердца стимулируется (A A trium предсердие, V V entricle желудочек, D D ual и предсердие, и желудочек), вторая буква активность какой камеры воспринимается (A, V или D), третья буква обозначает тип реагирования на воспринимаемую активность (I I nhibition блокирование, T T riggering запуск, D D ual и то, и другое). Так, в режиме VVI и стимулирующий, и воспринимающий электроды располагаются в желудочке, а при возникновении спонтанной активности желудочка стимуляция его блокируется. В режиме DDD как в предсердии, так и в желудочке расположены по два электрода (стимулирующий и воспринимающий). Тип реагирования D означает, что при возникновении спонтанной активности предсердия стимуляция его будет блокироваться, и через запрограммированный промежуток времени (AV-интервал) будет выдан стимул на желудочек; при возникновении же спонтанной активности желудочка, напротив, будет блокироваться стимуляция желудочка, а через запрограммированный VA-интервал запустится стимуляция предсердия. Типичные режимы однокамерной ЭКС VVI и AAI. Типичные режимы двухкамерной ЭКС DVI и DDD. Четвертая буква R (R ate-adaptive адаптивный) означает, что кардиостимулятор способен увеличивать частоту стимуляции в ответ на изменение двигательной активности или зависящих от уровня нагрузки физиологических параметров (например, интервала QT, температуры).
А. Общие принципы интерпретации ЭКГ
Оценить характер ритма (собственный ритм с периодическим включением стимулятора или навязанный).
Определить, какая камера (камеры) стимулируется.
Определить, активность какой камеры (камер) воспринимается стимулятором.
Определить запрограммированные интервалы кардиостимулятора (интервалы VA, VV, AV) по артефактам стимуляции предсердий (A) и желудочков (V).
Определить режим ЭКС . Необходимо помнить, что ЭКГ -признаки однокамерной ЭКС не исключают возможности наличия электродов в двух камерах: так, стимулированные сокращения желудочков могут отмечаться как при однокамерной, так и при двухкамерной ЭКС , при которой желудочковая стимуляция следует через определенный интервал после зубца P (режим DDD).
Исключить нарушения навязывания и детекции:
а. нарушения навязывания: имеются артефакты стимуляции, за которыми не следуют комплексы деполяризации соответствующей камеры;
б. нарушения детекции: имеются артефакты стимуляции, которые при нормальной детекции предсердной или желудочковой деполяризации должны быть блокированы.
Б. Отдельные режимы ЭКС
AAI. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , то запускается предсердная стимуляция с постоянным интервалом AA. При спонтанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала AA спонтанная деполяризация предсердий не повторяется, запускается предсердная стимуляция.

VVI. При спонтанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается. Если по прошествии заданного интервала VV спонтанная деполяризация желудочков не повторяется, запускается желудочковая стимуляция; в противном случае счетчик времени вновь сбрасывается, и весь цикл начинается сначала. В адаптивных VVIR-кардиостимуляторах частота ритма увеличивается с возрастанием уровня физической нагрузки (до заданной верхней границы ЧСС ).
DDD. Если частота собственного ритма становится меньше запрограммированной частоты ЭКС , запускается предсердная (A) и желудочковая (V) стимуляция с заданными интервалами между импульсами A и V (интервал AV) и между импульсом V и последующим импульсом A (интервал VA). При спонтанной или навязанной деполяризации желудочков (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала VA. Если в этом интервале возникает спонтанная деполяризация предсердий, то предсердная стимуляция блокируется; в противном случае выдается предсердный импульс. При спонтанной или навязанной деполяризации предсердий (и нормальной ее детекции) счетчик времени кардиостимулятора сбрасывается и начинается отсчет интервала AV. Если в этом интервале возникает спонтанная деполяризация желудочков, то желудочковая стимуляция блокируется; в противном случае выдается желудочковый импульс.
В. Дисфункция кардиостимулятора и аритмии
Нарушение навязывания. За артефактом стимуляции не следует комплекс деполяризации, хотя миокард не находится в стадии рефрактерности. Причины: смещение стимулирующего электрода, перфорация сердца, увеличение порога стимуляции (при инфаркте миокарда, приеме флекаинида , гиперкалиемии), повреждение электрода или нарушение его изоляции, нарушения генерации импульса (после дефибрилляции или вследствие истощения источника питания), а также неправильно заданные параметры ЭКС .
Нарушение детекции. Счетчик времени кардиостимулятора не сбрасывается при возникновении собственной или навязанной деполяризации соответствующей камеры, что приводит к возникновению неправильного ритма (навязанный ритм накладывается на собственный). Причины: низкая амплитуда воспринимаемого сигнала (особенно при желудочковой экстрасистолии), неправильно заданная чувствительность кардиостимулятора, а также причины, перечисленные выше (см. ). Часто бывает достаточно перепрограммировать чувствительность кардиостимулятора.

Сверхчувствительность кардиостимулятора. В ожидаемый момент времени (по прошествии соответствующего интервала) стимуляции не происходит. Зубцы T (зубцы P, миопотенциалы) ошибочно интерпретируются как зубцы R, и счетчик времени кардиостимулятора сбрасывается. При ошибочной детекции зубца T с него начинается отсчет VA-интервала. В этом случае чувствительность или рефрактерный период детекции необходимо перепрограммировать. Можно также установить отсчет интервала VA с зубца T.

Блокирование миопотенциалами. Миопотенциалы, возникающие при движениях рук, могут неверно восприниматься как потенциалы от миокарда и блокировать стимуляцию. В этом случае интервалы между навязанными комплексами становятся разными, а ритм неправильным. Чаще всего подобные нарушения возникают при использовании однополюсных кардиостимуляторов.
Круговая тахикардия. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в том случае, когда ретроградное возбуждение предсердий после стимуляции желудочков воспринимается предсердным электродом и запускает стимуляцию желудочков. Это характерно для двухкамерной ЭКС с детекцией возбуждения предсердий. В подобных случаях бывает достаточно увеличить рефрактерный период детекции.
Тахикардия, индуцированная предсердной тахикардией. Навязанный ритм с максимальной для кардиостимулятора частотой. Наблюдается в случае, если у больных с двухкамерным кардиостимулятором возникает предсердная тахикардия (например, мерцательная аритмия). Частая деполяризация предсердий воспринимается кардиостимулятором и запускает стимуляцию желудочков. В подобных случаях переходят на режим VVI и устраняют аритмию.
ритм с доброкачественным прогнозом, который в свою очередь зависит от основных заболеваний.
Образование пациента
Больной должен знать, что ускоренный идиовентрикулярный ритм существенно не влияет на прогноз заболевания и в основе лечения лежит адекватная терапия его основного заболевания .
Таким образом, ускоренный идиовентрикулярный ритм - это состояние, причиной которого могут быть несколько факторов. Как правило, это заболевания сердца, такие как ишемическая болезнь сердца, миокардиты, ди-латационная кардиомиопатия, а также дигита-лисная интоксикация и другие. Диагностировав ускоренный идиовентрикулярный ритм, следует помнить, что лечить необходимо основное заболевание, вызвавшее данное состояние, так как само по себе оно не является жизнеугрожаю-щим. Однако, руководствуясь ЭКГ-критериями диагностики, важно провести дифференциальную диагностику с желудочковыми нарушениями ритма, так как неверное лечение может повлечь нежелательные последствия.
Библиографический список/References
1. Grimm W., Marchlinski F.E. Accelerated idioventricular rhythm and bidirectional ventricular tachycardia. In: Cardiac electrophysiology: from cell to bedside. 4th edn. 2004: 700-4.
2. Grimm W., Hoffmann J., Menz V., Schmidt C., Muller H.H., Maisch B. Significance of accelerated idioventricular rhythm in idiopathic dilated cardiomyopathy. Am. J. Cardiol. 2000; 85 (7): 899-904, A10.
3. Bonnemeier H., Ortak J., Wiegand U.K., Eberhardt F., Bode F., Schunkert H. et al. Accelerated idioventricular rhythm in the post-thrombolytic era: incidence, prognostic implications, and modulating mechanisms after direct percutaneous coronary intervention. Ann. Noninvasive Electrocardiol. 2005; 10 (2): 179-87. DOI: 10.1111/j.1542-474X.2005.05624.x.
4. Terkelsen C.J., Sorensen J.T., Kaltoft A.K., Nielsen S.S., Thuesen L., Botker H.E. et al. Prevalence and significance of accelerated idioventricular rhythm in patients with ST-elevation myocardial infarction treated with primary percutaneous coronary intervention. Am. J. Cardiol. 2009; 104 (12): 1641-6. DOI: 10.1016/j.amjcard.2009.07.037.
5. Delewi R., Remmelink M., Meuwissen M., van Royen N., Vis M.M., Koch K.T. et al. Acute haemodynamic effects of accelerated idioventricular rhythm in primary percutaneous coronary intervention. Eurolntervention. 2011; 7 (4): 467-71. DOI: 10.4244/EIJV7I4A76.
6. Tsai M.S., Huang C.H., Chen H.R., Hsieh C.C., Chang W.T., Hsu C.Y. et al. Postresuscitation accelerated idioventricular rhythm: a potential prognostic factor for out-of-hospital cardiac arrest survivors. Intensive Care Med. 2007; 33 (9): 1628-32. DOI: 10.1007/s00134-007-0633-z.
7. Hoffman I., Zolnick M.R., Bunn C. Transient post-reperfusion left bundle branch block and accelerated idioventricular rhythm with paradoxical QRS narrowing. J. Electrocardiol. 2014; 47 (5): 705-7. DOI: 10.1016/j.jelectrocard.2014.04.025.
8. Hsu P.C., Lin T.H., Su H.M., Voon W.C., Lai W.T., Sheu S.H. Frequent accelerated idioventricular rhythm in a young male of Buerger"s disease with acute myocardial infarction. Int. J. Cardiol. 2008; 127 (2): e64-6. DOI: 10.1016/j.ijcard.2007.04.037.
9. Marret E., Pruszkowski O., Deleuze A., Bonnet F. Accelerated idioventricular rhythm associated with desflurane administration. Anesth. Analg. 2002; 95 (2): 319-21, table of contents.
10. Chhabra A., Subramaniam R. Sudden appearance of idioven-tricular rhythm during inhalational induction with halothane in a child with congenital cataract. J. Postgrad. Med. 2008; 54 (4): 337-9. DOI: 10.4103/0022-3859.43528.
11. Elizari M.V., Conde D., Baranchuk A., Chiale P.A. Accelerated idioventricular rhythm unmasking the Brugada electrocardio-graphic pattern. Ann. Noninvasive Electrocardiol. 2015; 20 (1): 91-3. DOI: 10.1111/anec.12177.
Поступила 10.02.2015 г.
УДК 616.12-008.313
DOI: 10.15275/annaritmol.2015.1.2
© О.Л. БОКЕРИЯ, З.Ф. КУДЗОЕВА, 2015 © АННАЛЫ АРИТМОЛОГИИ, 2015
АТРИОВЕНТРИКУЛЯРНАЯ ДИССОЦИАЦИЯ
Тип статьи: лекция О.Л. Бокерия, З.Ф. Кудзоева
ФГБУ «Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева» (директор
Бокерия Ольга Леонидовна, доктор мед. наук, профессор, гл. науч. сотр., зам. заведующего отделением; Кудзоева Залина Фидаровна, мл. науч. сотр.; e-mail: [email protected]
Атриовентрикулярная диссоциация - это состояние, при котором предсердия и желудочки не активируются синхронно, а сокращаются независимо друг от друга, при этом ритм сокращения желудочков либо совпадает с ритмом сокращения предсердий, либо превышает его. Атриовентрикулярная (АВ) диссоциация чаще всего возникает как симптом при различных состояниях или заболеваниях сердца - соответственно, диагностические мероприятия и лечение направлены на коррекцию основного состояния или заболевания. Сама по себе АВ-диссоциация является доброкачественным феноменом, а возникновение осложнений связано с развитием патологических аритмий и прогрессированием основного заболевания. Прежде всего необходимо исключить наличие полной АВ-блокады, требующей специальных экстренных лечебных мероприятий. В статье освещены основные вопросы патофизиологии, классификации, диагностики, дифференциальной диагностики и подходов к лечению атриовентрикулярной диссоциации.
Ключевые слова: атриовентрикулярная диссоциация, патофизиология, лечение.
ATRIOVENTRICULAR DISSOCIATION O.L. Bockeria, Z.F. Kudzoeva
A.N. Bakoulev Scientific Center for Cardiovascular Surgery; Rublevskoe shosse, 135, Moscow, 121552, Russian Federation
Bockeria Ol"ga Leonidovna, MD, PhD, DSc, Professor, Chief Research Associate, Deputy Chief of Department; Kudzoeva Zalina Fidarovna, MD, Junior Research Associate; e-mail: [email protected]
Atrioventricular dissociation is characterized by independently activated atria and ventricles whereas ventricular rhythm is either greater than or equal to atrial rhythm. AV-dissociation is most likely to occur as a symptom of several conditions or diseases of the heart, so diagnostic and treatment processes are aimed at the main condition or disease correction. Atrioventricular dissociation itself is a benign phenomenon, and the occurrence of complications is associated with presented arrhythmias and pathological progression of initial disease. First of all, it is necessary to exclude the presence of complete AV-block requiring special emergency treatment. The article highlights the key issues of pathophysiology, classification, diagnosis, differential diagnosis and treatment approaches to atrioventricular dissociation.
Key words: atrioventricular dissociation, pathophysiology, treatment.
Введение
Атриовентрикулярная (АВ) диссоциация - это состояние, при котором предсердия и желудочки не активируются синхронно, а сокращаются независимо друг от друга. Обычно при АВ-диссоциации ритм сокращения желудочков либо совпадает с ритмом сокращения предсердий, либо превышает его. В случае если ритм сокращения предсердий превышает ритм сокращения желудочков и при этом предсердия и желудочки сокращаются асинхронно, это полная АВ-блокада - состояние, отличное от АВ-диссоциации . В случае когда частота сокращений предсердий и желудочков совпадает и имеется частичное проведение возбуждения с предсердий на желудочки, это АВ-диссоциация с интерференцией. В таком случае на ЭКГ наблюдается наложение (интерференция) двух ритмов - синусового и атриовентрикулярного. Если частота сокращений предсердий и желудочков совпадает, но Р-зубец не проводится, имеет место так называемая изоритмическая АВ-диссоциация (рис. 1). В данном случае невоз-
можно как антероградное, так и ретроградное проведение импульсов, поэтому на ЭКГ отсутствуют желудочковые захваты и интерференция двух ритмов, чередование зубцов Р и комплексов QRS полностью разобщено, частота обоих ритмов приблизительно одинакова (рис. 2, 3).
АВ-диссоциация может быть доброкачественным феноменом.
Патофизиология
В норме импульс происходит из синусового узла, затем через АВ-узел проводится к пучку Гиса, далее по проводящей системе желудочков. Синусовый узел является ведущим водителем ритма, так как частота его сокращений выше, чем нижележащих водителей ритма сердца в АВ-узле или желудочках. Причины АВ-диссоциации:
1) замедление образования импульса в доминантном водителе ритма (синусовом узле), в результате чего появляется ускоренный узловой или желудочковый ритм;
2) ускорение обычно более медленного (дополнительного) водителя ритма, например
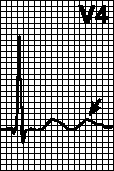
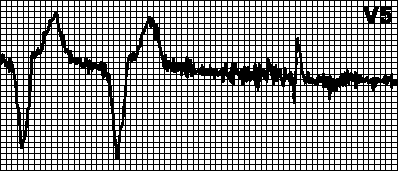
Рис. 1. АВ-диссоциация изоритмическая
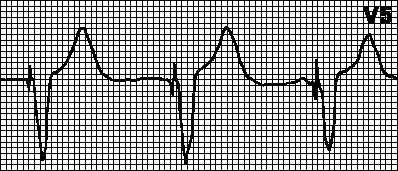
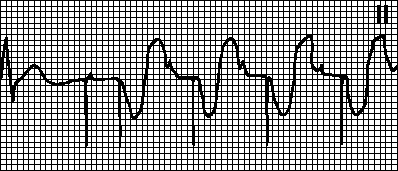
Рис. 2. АВ-диссоциация с интерференцией при желудочковой тахикардии
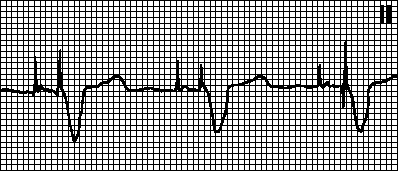
Рис. 3. АB-диссоциация с интерференцией при идиовентрикулярном ритме
в области АВ-узла или в желудочках, который активирует желудочки без ретроградной активации предсердий.
К состояниям, которые могут приводить к развитию АВ-диссоциации, относятся:
Хирургические и анестезиологические процедуры (включая интубацию);
Состояния, при которых увеличивается уровень катехоламинов;
Патология синусового узла;
Дигоксиновая интоксикация;
Инфаркт миокарда и другие структурные заболевания сердца;
Гиперкалиемия;
Вагусная активность (в том числе нейро-кардиогенные синкопе, рвота);
Желудочковая тахикардия;
Желудочковая стимуляция.
Изоритмическая АВ-диссоциация встречается при выраженной синусовой брадикардии с замещающим АВ-узловым ритмом, когда частоты синусового и замещающего ритмов примерно одинаковы (рис. 1).
АВ-диссоциация с интерференцией возникает, когда частота ритма из нижележащих отделов проводящей системы превышает частоту синусового ритма. Примеры: желудочковая тахикардия (рис. 2), ускоренный АВ-узловой или идиовентрикулярный ритм (рис. 3). В данном случае имеется функциональное нарушение антеро-градного АВ-проведения. Чаще всего этот вид АВ-диссоциации наблюдается при инфаркте миокарда, гликозидной интоксикации, после операций на сердце .
АВ-диссоциация может развиваться после проведения радиочастотной аблации медленных путей АВ-проведения при повреждении некоторых проводящих путей. Возникновение АВ-дис-социации после физический нагрузки при замещающем ритме рассматривается как вариант нормы . Независимо от причины возникновения АВ-диссоциации, она всегда является вторичной по отношению к какому-либо состоянию или заболеванию сердца.
Эпидемиология
Точных данных о распространенности и эпидемиологии АВ-диссоциации не существует. АВ-диссоциация сама по себе может быть доброкачественной . Фактически частота встречаемости ее не определена, отчасти в связи с периодически приходящими приступами. Любые
неблагоприятные последствия связаны с последующим развитием брадикардии, АВ-диссин-хронии или прогрессированием основного структурного заболевания сердца.
Клиническая картина
АВ-диссоциация протекает бессимптомно, возникновение симптомов связано с развитием брадикардии, тахикардии, АВ-диссинхронии, потери «вклада» предсердий в сердечный выброс. Симптомы включают в себя:
Одышку при нагрузке;
Головокружение;
Ощущение пульсации;
Учащенное сердцебиение;
Усталость, чувство дискомфорта.
Физикальное обследование
Как уже упоминалось выше, возникновение симптомов обусловлено развитием бради- или тахикардии, АВ-диссинхронии, потери «вклада» предсердий в сердечный выброс.
Общее состояние. Отмечается вариабельность пульса и артериального давления ввиду изменчивого соотношения между сократимостью предсердий и желудочков.
Пульс. Отмечается вариабельность пульсовой волны, ее замедление или ускорение.
Сердечные шумы. Отмечается вариабельность интенсивности первого тона сердца. Цикличное увеличение интенсивности I тона сердца по мере укорочения P-^-интервала с очень громким звуком в конце («шум пушки») происходит, когда ритм сокращения желудочков превышает ритм сокращения предсердий, QRS следует сразу после зубца Р. Отмечается изменение систолического шума с каждым сокращением.
Дифференциальная диагностика
Следует удостовериться, что АВ-соединение интактно, особенно у пациентов с ускоренным узловым ритмом после кардиохирургических операций.
Необходимо также исключить диагноз ди-гоксиновой интоксикации и, в случае ее выявления, провести коррекцию.
Ряд пароксизмальных наджелудочковых та-хикардий (НЖТ) может иметь сходные электрокардиографические проявления. К таким НЖТ относятся :
Рис. 4. Диагностический алгоритм при АВ-диссоциации
АВ-узловая риентри тахикардия (АВУРТ) с блоком в области верхнего общего пути;
Узловая эктопическая тахикардия с узло-вым-предсердным блоком;
Ортодромная риентри тахикардия со скрытым пучком и узловым блоком;
Интрагисовская риентри тахикардия с блокадой на уровне пучка Гиса.
Дифференциальный диагноз
Основным заболеванием, с которым необходимо дифференцировать АВ-диссоциацию, является полная поперечная блокада сердца. Выше уже упоминалось, что, в отличие от АВ-дис-социации, при полной блокаде частота сокращений предсердий выше, чем частота сокращений желудочков. Сомнения могут возникнуть при наличии данных о применении дигок-сина, передозировка которого может привести к различным нарушениям проводимости и ритма на уровне АВ-соединения и системы Гис-Пуркинье.
Диагностика Лабораторные исследования
Если имеется информация об использовании больным дигоксина, крайне полезным будет оценить его концентрацию в крови, чтобы исключить гликозидную интоксикацию.
Электрокардиография
Это наиболее распространенный метод диагностики.
Следует оценить основной ритм и морфологию Р-зубца. В случае полной АВ-диссоциации Р-зубцы и бДО-комплексы не имеют четкой связи друг с другом. Морфология P-зубца зависит от активации предсердий.
Отношение между частотой сокращений предсердий и желудочков очень важно для понимания АВ-диссоциации, при которой частота сокращений желудочков равна или выше частоты сокращений предсердий.
Иногда необходимо применение других методов для оценки активации предсердий и желудочков. Трудности вызывает определение проведения Р-волны. Для дифференциальной диагностики АВ-проводимости и АВ-блокады следует выполнить маневр для изменения частоты сокращений желудочков и предсердий. Это проба с физической нагрузкой, несколько приседаний; изредка применяют массаж каротидного синуса (он может вызвать пяти- и более секундную асистолию). Для ускорения частоты сокращений иногда вводят атропин (с целью дифференциального диагноза с ускоренным узловым или идиовентрикулярным ритмом).
Диагностический алгоритм при АВ-диссоци-ации представлен на рисунке 4.
Лечение зависит от основного заболевания и его тяжести. Особенности лечения АВ-дис-социации включают оценку гемодинамическо-го статуса пациентов и определение основной патологии.
Для пациентов с нестабильной гемодинамикой, например при желудочковой тахикардии, первым этапом лечения является проведение неотложных мероприятий - немедленная кар-диоверсия или внутривенное введение лекарственных препаратов в зависимости от тяжести состояния пациента, а также лечение дигокси-новой интоксикации.
Крайне важно установить отсутствие повреждения зоны предсердно-желудочкового соединения и адекватность АВ-проведения на фоне ускоренного узлового ритма после кардиохи-рургических операций. У данной группы больных может наблюдаться полная АВ-блокада с ускоренным ритмом из места дистальнее уровня блока. Однако, когда ускоренный очаг ритма не функционирует, развивается блокада. Поскольку полная блокада сердца - жизнеугрожа-ющее состояние, пациенты с вышеописанными проявлениями должны находиться под постоянным наблюдением.
Кроме того, важно исключить прием медикаментов, которые могут вызвать АВ-диссоциацию. Следует проводить коррекцию электролитных нарушений.
Хирургическое лечение
Редко требуется имплантация постоянного водителя ритма.
Консультации
Пациентам с наличием необъяснимой и не-корригированной АВ-диссоциации в результате наличия узлового ритма или желудочковой тахикардии показаны консультации кардиолога и электрофизиолога .
лекарственной терапии
Цель медикаментозного лечения - предупреждение летальности и профилактика осложнений.
Применяют следующие группы препаратов:
1. Антихолинэргические препараты (инги-бируют автономные, постганглионарные, холи-нергические рецепторы).
Применяют атропин внутривенно, внутримышечно. Механизм действия: повышает ЧСС посредством холинергического эффекта, увеличивая при этом сердечный выброс.
2. Адренергические агонисты (повышают работу сердца и улучшают коронарный кровоток).
Применяют изопротеренол (Изупрел, Изо-про). Механизм действия: активация бета1-и бета2-адренергических рецепторов; блокировка бета-рецепторов в сердце, скелетной мускулатуре бронхов, выводном тракте; позитивный инотропный и хронотропный эффект.
3. Антидоты (используют для лечения диги-талисной интоксикации).
Применяют антидигоксин (Дигибинд). Фрагмент иммуноглобулина с высокой специфичностью к дигоксину и молекулам дигоксина. Выводит дигоксин и молекулы дигоксина из тканей. В одной ампуле Дигибинда содержится 40 мг чистого дигоксин-специфического антидота, способного связывать 0,6 мг дигоксина или дигитоксина.
Заключение
Атриовентрикулярная диссоциация - это состояние, при котором предсердия и желудочки не активируются синхронно, а сокращаются независимо друг от друга. Ритм сокращения желудочков при этом либо совпадает с ритмом сокращения предсердий, либо превышает его. АВ-диссоциация чаще всего возникает как симптом при различных состояниях или заболеваниях сердца, в результате которых либо нарушается образование импульса в доминантном водителе ритма и появляется ускоренный узловой или желудочковый ритм, либо происходит ускорение дополнительного водителя ритма. Таким образом, диагностические мероприятия и лечение направлены на определение и коррекцию основного состояния или заболевания. В рамках дифференциальной диагностики прежде всего необходимо исключить наличие полной АВ-блокады, требующей специальных лечебных мероприятий. Важным является исключение или коррекция при ее наличии на ранних этапах дигоксиновой интоксикации, приводящей к развитию АВ-диссоциации. Сама по себе АВ-диссоциация является доброкачественным феноменом, а возникновение осложнений связано с развитием патологических аритмий и прогрессированием основного заболевания.
Библиографический список
2. Кушаковский М., Журавлева Н. Аритмии и блокады сердца. Атлас электрокардиограмм. СПб: Фолиант; 2012.
4. Бокерия Л.А., Ревишвили А.Ш., Ардашев А.А. Желудочковые аритмии. М.: Медпрактика-М; 2002 г.
5. Бокерия Л.А, Голухова Е.З., Бокерия О.Л., Кулямин Л.И., Лалмян М.Г. Клинико-функциональные особенности желудочковых аритмий у больных ишемической болезнью сердца. Кардиология. 1998; 10: 17-24.
7. Ogunlade O., Akintomide A.O., Ajayi O.E., Eluwole O.A. Marked first degree atrioventricular block: an extremely prolonged PR interval associated with atrioventricular dissociation in a young Nigerian man with pseudo-pacemaker syndrome: a case report. BMC Res. Notes. 2014; 7: 781. DOI: 10.1186/17560500-7-781.
8. Вишняков А.М., Вишнякова Л.Г., Сидорова Н.Ю., Сидорова Т.Ф. Случай идиопатического ускоренного идиовент-рикулярного ритма, индуцированного вагусной активностью. Вестник аритмологии. 2004; 35: 81.
1. Braunwald E. Atrioventricular dissociation. In: Braunwald E., Zipes D.P., Libby P. (eds) Heart diseases: A textbook of cardiovascular medicine. 6th edn. Philadelphia: WB Saunders Co.; 2001.
2. Kushakovskiy M., Zhuravleva N. Cardiac arrhythmias. Atlas of electrocardiograms. Saint-Petersburg: Foliant; 2012 (in Russian).
3. Santulli G. Epidemiology of cardiology of cardiovascular disease in the 21st century: updated numbers and updated facts. JCVD. 2013; 1 (1): 1-2.
4. Bockeria L.A., Revishvili A.S., Ardashev A.A. Ventricular arrhythmias. Moscow: Medpractika-M; 2002 (in Russian).
5. Bockeria L.A., Golukhova E.Z., Bockeria O.L., Kulyamin L.I., Lalmyan M.G. Clinical and functional features of ventricular arrhythmias in patients with coronary heart disease. Kardio-logiya; 1998; 10: 17-24 (in Russian).
6. Ho R.T., Pietrasik G., Greenspon A.J. A narrow complex tachycardia with intermittent atrioventricular dissociation: What is the mechanism? Heart Rhythm. 2014; 11 (11): 2116-9. DOI: 10.1016/j.hrthm.2014.06.028.
7. Ogunlade O., Akintomide A.O., Ajayi O.E., Eluwole O.A. Marked first degree atrioventricular block: an extremely prolonged PR interval associated with atrioventricular dissociation in a young Nigerian man with pseudo-pacemaker syndrome: a case report. BMC Res. Notes. 2014; 7: 781. DOI: 10.1186/1756-0500-7-781.
8. Vishnyakov A.M., Vishnyakova L.G., Sidorova N.Yu., Sidorova T.F. The case of idiopathic accelerated idioventricular rhythm induced by vagal activity. Vestnik Aritmologii. 2004; 35: 81 (in Russian).
9. Brosnan M., la Gerche A., Kumar S., Lo W., Kalman J., Prior D. Modest agreement in ECG interpretation limits the application of ECG screening in young athletes. Heart Rhythm. 2014; 12 (1): 130-6. DOI: 10.1016/j.hrthm.2014.09.060.
10. Roberts-Thomson K.C., Seiler J., Raymond J.-M., Stevenson W.G. Exercise induced tachycardia with atrioventricular dissociation: What is the mechanism? Heart Rhythm. 2008; 6 (3): 426-8. DOI:10.1016/j.hrthm.2008.03.020.
Поступила 04.02.2015 г.
Подписана в печать 15.03.2015 г.
© О.Л. БОКЕРИЯ, А.А. АХОБЕКОВ, 2015 © АННАЛЫ АРИТМОЛОГИИ, 2015
УДК 616.12-008.313.3
DOI: 10.15275/annaritmol.2015.1.3
Бокерия Ольга Леонидовна, доктор мед. наук, профессор, гл. науч. сотр., зам. заведующего отделением; Ахобеков Альберт Амалиевич, мл. науч. сотр.; e-mail: [email protected]
Желудочковая экстрасистолия выявляется примерно у 5% населения. Лечение желудочковой экстрасистолии является сложной задачей; выбор тактики лечения зависит от причины ее возникновения и влияния ее на прогноз. Желудочковая экстрасистолия бывает двух видов: доброкачественная и жизнеугрожающая. При доброкачественной желудочковой экстрасистолии
ЖЕЛУДОЧКОВАЯ ЭКСТРАСИСТОЛИЯ
Тип статьи: лекция О.Л. Бокерия, А.А. Ахобеков
ФГБУ «Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева» (директор -
академик РАН и РАМН Л.А. Бокерия); Рублевское шоссе, 135, Москва, 121552, Российская Федерация
Атриовентрикулярная диссоциация возникает тогда, когда предсердия и желудочки имеют два различных водителя ритма. При этом наличие полной атриовентрикулярной блокады может не сопровождаться первичным нарушением проводимости. Атриовентрикулярная диссоциация, не связанная с блокадой сердца, может возникнуть при следующих обстоятельствах. Во-первых, при атриовентрикулярном узловом ритме, возникающем в ответ на тяжелую синусовую брадикардию. Если синусовый ритм сходен с ритмом ускользания, а зубцы Р возникают непосредственно перед комплексом QRS, наслаиваются на него или следуют за ним, то говорят о наличии изоритмической атриовентрикулярной диссоциации. В этом случае необходимо устранить причины синусовой брадикардии, т. е. прекратить прием дигиталиса, b-блокаторов или антагонистов кальция; ускорить синусовый ритм путем введения ваголитических препаратов; установить электрокардиостимулятор, если ритм ускользания редок и сопровождается появлением соответствующих симптомов. Во-вторых, атриовентрикулярная диссоциация может быть вызвана повышением активности подчиненного, узлового или желудочкового водителя ритма, который конкурирует с нормальным синусовым ритмом и часто даже превосходит его. Подобная ситуация получила название замещающая антриовентрикулярная диссоциация. В этом случае быстрый ритм нижележащего водителя ритма, поступая ретроградно к предсердно-желудочковому узлу, бомбардирует его, приводя в состояние рефрактерности по отношению к нормальным синусовым импульсам. Такое нарушение антеградного проведения возбуждения является физиологическим ответом на обстоятельства, часто возникающие во время желудочковой тахикардии, при интоксикации препаратами наперстянки, ишемии и/или инфаркте миокарда или местном раздражении миокарда после операции на сердце. Ускоренный ритм следует корригировать либо путем назначения антиаритмических препаратов (см. гл. 184), либо отменяя препарат, вызвавший подобное нарушение, либо корригируя метаболические расстройства.
Использование данных внутрисердечной электрокардиографии для постановки диагноза и ведения больных
Основной вопрос, на который должен ответить врач, назначая лечение больному с нарушением атриовентрикулярной проводимости, - это вопрос о необходимости установления ему электрокардиостимулятора. В целом ряде случаев его решение зависит от результатов регистрации электрокардиограммы предсердно-желудочкового пучка (Гиса). Не вызывает сомнений положение о том, что всем больным с атриовентрикулярной блокадой II или III степени, сопровождающейся клиническими симптомами заболевания, показана электростимуляция миокарда. В связи с этим нет необходимости прибегать к электрофизиологическому исследованию подобных пациентов. Тем не менее в следующих случаях регистрация внутрисердечной ЭКГ необходима.
1. У лиц, подверженных обморокам и страдающих блокадой ножек предсердно-желудочкового пучка (Гиса), но не имеющих объективных подтверждений наличия атриовентрикулярной блокады. Получение у подобных больных данных о выраженном нарушении проводимости ниже предсердно-желудочкового пучка (Гиса), т. е. о величине интервала пучок Гиса-миокард желудочков более 80 мс, может служить показанием для установления электрокардиостимулятора. При величине этого интервала от 55 до 80 мс показания для проведения электростимуляции не являются абсолютными. Проведение электрофизиологического исследования в этой группе больных наиболее целесообразно, если величина интервала пучок Гиса - миокард желудочков остается в пределах нормы, менее 55 мс.
2. У пациентов с блокадой ветви предсердно-желудочкового пучка (Гиса) и атриовентрикулярной блокадой II степени. При появлении у них характерных клинических симптомов названных нарушений внутрисердечная регистрация электрокардиограммы позволяет определить, на каком уровне [предсердно-желудочковый узел, предсердно-желудочковый пучок (Гиса), ниже пучка Гиса или на нескольких уровнях одновременно] локализуется блокада проведения. На локализацию поражения ниже предсердно-желудочкового пучка (Гиса) указывают преходящая блокада одной из его ножек в сочетании с изменением величины интервала Р-R. Внутрисердечные исследования, выполненные в подобных случаях, свидетельствуют о том, что если у таких больных имеется нарушение проводимости, то оно почти всегда локализуется в системе Гиса-Пуркинье. Если обнаружена блокада ниже предсердно-желудочкового пучка (Гиса), сопровождающаяся бессимптомно протекающей атриовентрикулярной блокадой II степени, таким больным необходимо установить электрокардиостимулятор, так как у них велика вероятность развития атриовентрикулярной блокады высокой степени и появления клинических симптомов, в том числе и обмороков.
Рис. 183-8. Атриовентрикулярная блокада III степени.
Имеет место полная блокада сердца с медленным ритмом ускользания и широкими комплексами. В этом случае обычно локализуется в предсердно-желудочковом пучке (Гиса). См. текст.
3. У пациентов с атриовентрикулярной блокадой III степени, протекающей бессимптомно. В подобном случае электрофизиологическое исследование помогает оценить стабильность работы узлового водителя ритма. Проведение электростимуляции у них показано в тех случаях, когда подчиненный водитель ритма, находящийся на уровне предсердно-желудочкового пучка (Гиса), не может обеспечить стабильной гемодинамики в условиях физической нагрузки, под влиянием атропина или изопротеренола, а также когда время восстановления узлового пейсмекера после стимуляции желудочков очень велико.
4. У пациентов с блокадой ножек пучка Гиса, в частности при бифасцикулярной блокаде (см. гл. 178). Регистрация внутрисердечных ЭКГ у них позволяет предсказать риск развития атриовентрикулярной блокады. Длительность интервала пучок Гиса - миокард желудочков более 80 мс еще не говорит об обязательном развитии впоследствии блокады на уровне предсердно-желудочкового пучка (Гиса). Однако у больных, у которых этот показатель предельно увеличен и превышает 100 мс, а также у тех, у кого преходящая блокада ножек предсердно-желудочкового пучка (Гиса) сопровождается колебанием значений интервала пучок Гиса - миокард желудочков, полная атриовентрикулярная блокада развивается довольно часто. Все это обусловливает необходимость установления электрокардиостимулятора. Если блокада ниже предсердно-желудочкового пучка (Гиса), развивается при электростимуляции предсердий с частотой менее 150 ударов в 1 мин, если развивается блокада ниже пучка Гиса или интервал пучок Гиса - миокард желудочков увеличивается до 100 мс и более после внутривенного введения 1 г новокаинамида, это свидетельствует о высоком риске атриовентрикулярной блокады и необходимости установления электрокардиостимулятора.
Атриовентрикулярная диссоциация и парасистолия
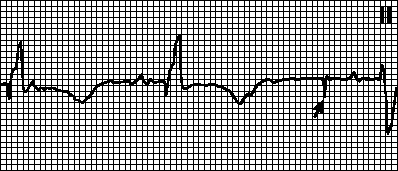
Атриовентрикулярной диссоциацией называют несогласованную деятельность предсердий и желудочков, не связанную с полной поперечной блокадой. При этом предсердия сокращаются в результате импульсов из синусового узла, а желудочки – импульсов из атриовен-трикулярного (АВ) соединения. Частота эктопического ритма при АВ диссоциации больше, чем синусового ритма. Обязательным условием развития АВ диссоциации является наличие нормальной ортоградной и блокированной ретроградной проводимости. Ритм предсердий и желудочков правильный. Комплекс QRS не изменен в связи с ортоградным распространением импульса. Импульсы из синусового узла приходят к атриовентрикулярному узлу, когда он находится в рефракторной фазе, и там блокируются. Нормальные зубцы P наслаиваются на различные участки комплекса QRS и конечной части (рис. 45).
Если на фоне АВ диссоциации некоторые из синусовых импульсов достигают желудочков и вызывают их возбуждение (т. е. появляются захваченные сокращения), то правильный ритм АВ соединения нарушается сокращением желудочков под воздействием импульса из синусового узла. В этом случае перед QRS имеется нормальный Р, связанный с комплексом. Такое нарушение называется интерферирующей диссоциацией или диссоциацией с интерференцией (рис. 46).

Особой формой АВ диссоциации является изоритмическая дис социация, при которой предсердия и желудочки активизируются разными источниками возбуждения (синусовый узел и АВ соединение) почти с одинаковой частотой (рис. 47).
Под парасистолией понимают сочетание двух центров автоматизма. Парасистолический центр защищен от синусового ритма блокадой входа. При парасистолии также имеется блокада выхода, препятствующая ретроградному проведению импульса к синусовому узлу. Парасистолический очаг вырабатывает с определенной частотой импульсы обычно из проводящей системы желудочков. Поэтомц меха низмом паросистолии считается повторный вход и циркуляция воз-бждения. На ЭКГ имеется два водителя ритма: более частый из синусового узла и более редкий эктопический ритм. Парасистолы следуют
друг за другом через определенные промежутки времени, которые всегда кратны наименьшему расстоянию между парасистолами (рис. 48).

Парасистолы могут быть вставочными или сопровождаться компенсаторными паузами как экстрасистолы. Реже парасистолы исходят из предсердий или из атриовентрикулярного узла.
Диагностика парасистолии требует снятия ЭКГ на длинную ленту во II стандартном отведении.



