Острые воспалительные заболевания глотки. Заболевания горла и гортани
Острый фарингит – острое воспаление слизистой оболочки всех отделов глотки. Это заболевание чаще бывает сопутствующим при респираторных инфекциях вирусной и микробной этиологии (гриппозной, аденовирусной, кокковой).
Больной жалуется на чувство саднения или боли в глотке, першение, сухость, осиплость голоса, а при осмотре отмечается гиперемия слизистой всех отделов глотки, скопление вязкой слизи на задней стенке, иногда геморрагического характера.
Общие симптомы – слабость, лихорадка, дискомфорт – обусловлены основным заболеванием. Для лечения острого фарингита рекомендуются масляно-бальзамические капли в нос, смесь в равных количествах облепихового, вазелинового и ментолового масел 3–5 раз в день, теплые щелочные ингаляции, смазывание слизистой глотки раствором Люголя на глицерине, внутрь назначают анальгетики, аспирин.
Дифференциальная диагностика острого фарингита проводится с дифтерией, скарлатиной, корью, краснухой и другими инфекционными заболеваниями.
Ангина – острое воспаление небных миндалин и слизистой оболочки глотки.
Ангины по клиническим данным и фарингоскопической картине разделяют на катаральную, фолликулярную, лакунарную, язвенно-пленчатую и некротическую.
Ангина – общее неспецифическое инфекционно-аллергическое заболевание преимущественно стрептококковой этиологии, при котором местные воспалительные изменения наиболее выражены в лимфаденоидной ткани глотки, чаще всего в небных миндалинах и регионарных лимфоузлах.
Проявляется клинически в виде катаральной, фолликулярной и лакунарной ангины.
Неспецифическая ангинаНеспецифическая ангина – катаральная, когда поражается только слизистая оболочка миндалин, фолликулярная – гнойное поражение фолликулов, лакунарная – гной скапливается в лакунах. Вызывается, как правило, стрептококком группы А.
Однако встречается пневмококковая ангина, стафилококковая ангина и ангина, в этиологии которой лежит смешанная кокковая флора. Разновидность данной ангины – алиментарная ангина, вызываемая эпидемическим стрептококком. Микроб вносится, как правило, при нарушении технологии приготовления пищи нечистоплотными работниками.
Катаральная ангина поражает слизистую оболочку миндалин и дужек, при этом отмечается гиперемия данных участков глотки, но налеты отсутствуют.
Больной отмечает боли при глотании, жжение в области глотки. Имеет бактериальную или вирусную этиологию. Температура субфебриальная, реже бывает лихорадка.
Регионарные лимфоузлы могут быть умеренно увеличены. Заболевание протекает 3–5 дней. Лечение – полоскание содой, шалфеем, смазывание миндалин йод-глицерином, прием внутрь аспирина.
Катаральную ангину необходимо отличать от острого фарингита, при котором поражается вся слизистая оболочка глотки, особенно ее задняя стенка.
Фолликулярная и лакунарная ангины вызываются одними и теми же возбудителями и сходны как по клиническому течению, так и по общей реакции организма и возможным осложнениям. Отличие состоит в различной форме налетов на миндалинах.
При фолликулярной ангине происходит нагноение фолликулов, и погибшие лейкоциты белого цвета просвечивают сквозь слизистую оболочку. При лакунарной ангине воспаление начинается с лакун, где и скапливается гной, выступающий затем из лакун на поверхность миндалин.
Через 1–2 дня налеты распространяются по всей поверхности миндалин, и отличить две разновидности ангин уже не удается. Больные ощущают сильные боли при глотании, дискомфорт в глотке, отказываются от пищи.
Шейные лимфоузлы резко увеличены, температура поднимается до 39 и даже 40 °C.
На 2 – 3-и сутки проводят дифференциальный диагноз с дифтерией. Уже при первом осмотре у больного необходимо взять мазок на дифтерийную палочку, попытаться удалить налет ватной кисточкой.
Если налет снимается, это говорит в пользу вульгарной ангины, если снимается трудно, а на его месте остается кровоточащая эрозия, это вероятнее всего дифтерия.
В сомнительном случае необходимо обязательно ввести противодифтерийную сыворотку.
Лечение фолликулярной и лакунарной ангин заключается в полосканиях глотки, шейном полуспиртовом компрессе, назначении анальгетиков, десенсибилизаторов (димедрола, супрастина, тавегила), антибиотиков широкого спектра действия внутримышечно. Больным рекомендуется щадящая диета.
Ангина, вызываемая аденовирусами , протекает в виде разлитого острого фарингита, хотя может сопровождаться и налетами на миндалинах. Характерно для аденовирусной инфекции распространенное поражение лимфоузлов и очень частое сочетание с конъюнктивитом.
Особенно это характерно для аденовируса типа 3, вызывающего фарингоконъюнктивальную лихорадку. Сходную картину дает и вирус гриппа, однако он в 10–12 % случаев может сочетаться со стрептококковой ангиной.
Острое воспаление миндалин другой локализации . Ангина язычной миндалины имеет характерные симптомы – боли в области глубоких отделов глотки, резко усиливающиеся при попытке высовывания языка.
Постановка диагноза заключается в проведении непрямой ларингоскопии при помощи гортанного зеркала.
Ангина носоглоточной миндалины . Боли локализуются в области носоглотки, из носа выделяется густое слизистое отделяемое, отмечается острый насморк. При задней риноскопии видна отечная миндалина синюшной окраски, иногда с налетами, по задней стенке глотки стекает густая слизь.
Ангина как синдром общих инфекционных заболеванийАнгина при скарлатине может протекать по-разному. Чаще всего это ангина катаральная и лакунарная.
При классическом течении скарлатины отмечаются характерная краснота мягкого неба в окружности зева, не распространяющаяся за пределы мягкого неба, набухание шейных лимфатических желез и беловатый густой налет на языке с последующим его очищением, когда язык принимает яркую окраску.
Для постановки диагноза необходимо учитывать всю симптоматику заболевания, прежде всего скарлатинозную сыпь в области сосцевидного отростка и сгибательных поверхностей конечностей.
Существуют тяжелые формы скарлатины, протекающие в виде:
1) ложноперепончатой ангины с образованием распространенного на слизистой оболочке миндалин, глотки, носоглотки и даже щек фибринозного экссудата в виде толстой плотно спаянной с подлежащей тканью сероватого цвета пленки. Отмечается яркая гиперемия окружности зева, сыпь появляется уже в первый день заболевания. Прогноз данной формы скарлатины неблагоприятный;
2) язвенно-некротической ангины, характеризующейся появлением сероватых пятен на слизистой оболочке, быстро превращающихся в язвы. Может иметь место глубокое изъязвление с образованием стойких дефектов мягкого нёба. Боковые шейные лимфоузлы поражаются обширным воспалением;
3) гангренозной ангины, наблюдающейся редко. Процесс начинается с появления на миндалинах грязно-серого налета с последующим глубоким разрушением тканей вплоть до сонных артерий.
Ангина при дифтерии может протекать в различных клинических формах. При дифтерии налеты выходят за пределы дужек. Для ангины патогномоничным является строгая граница распространения налетов в пределах миндалин. Если налеты распространяются за пределы дужек, врач обязан усомниться в диагнозе неспецифической ангины. Существует простая диагностическая проба. Налет с миндалины снимают шпателем и растворяют в стакане холодной воды.
Если вода мутнеет, налет растворяется, значит, это ангина. Если вода осталась прозрачной, а частицы налета всплыли, то это дифтерия.
Ангина при кори протекает под маской катаральной в продромальном периоде и в период высыпания.
Во втором случае диагноз кори не вызывает затруднений, в продромальном периоде необходимо следить за появлением коревой энантемы в виде красных пятен на слизистой оболочке твердого неба, а также пятен Филатова – Коплика на внутренней поверхности щек у отверстия стенонова протока. Течение ангины при коревой краснухе сходно с корью.
Ангина при гриппе протекает так же, как катаральная, однако разлитая гиперемия захватывает миндалины, дужки, язычок, заднюю стенку глотки.
Рожа является тяжелым заболеванием, часто протекающим вместе с рожей лица. Начинается с высокой температуры и сопровождается сильными болями при глотании. Слизистая окрашена в ярко-красный цвет с резко очерченными границами покраснения, кажется лакированной из-за отека.
Ангина при туляремии начинается остро – с озноба, общей слабости, покраснения лица, увеличения селезенки.
Для дифференциальной диагностики важно установить контакт с грызунами (водяными крысами, домовыми мышами и серыми полевками) или кровососущими насекомыми (комарами, слепнями, клещами).
Ангина при туляремии в большинстве случаев возникает при заражении алиментарным путем – при употреблении воды, пищи после инкубационного периода 6–8 дней у зараженного больного.
Другим дифференциально-диагностическим признаком служит образование бубонов – пакетов лимфоузлов шеи, иногда достигающих размера куриного яйца.
Лимфоузлы могут нагнаиваться. Картина глотки может напоминать катаральную или чаще пленчатую ангину, ошибочно диагностируемую как дифтерия.
Ангина при заболеваниях кровиМоноцитарная ангина (инфекционный мононуклеоз или болезнь Филатова) может клинически протекать разнообразно – от катаральной до язвенно-некротической. Этиология данного заболевания окончательно не выяснена. Клинически: увеличение печени и селезенки (гепатолиенальный синдром), наличие уплотненных и болезненных на ощупь лимфатических узлов (шейных, затылочных, подчелюстных, подмышечных и паховых, и даже полилимфаденит).
Патогномоничным симптомом является появление в периферической крови атипичных мононуклеарных клеток.
Агранулоцитарная ангина связана с полным или почти полным исчезновением гранулоцитов в периферической крови с сохранением моноцитов и лимфоцитов на фоне резкой лейкопении. Этиология заболевания не выяснена, оно считается полиэтиологическим. Заболевание связывают с неумеренным и бесконтрольным применением лекарственных средств, таких как анальгин, пирамидон, антипирин, фенацитин, сульфаниламиды, антибиотики, левомицетин, энап.
Клиническая картина обычно тяжелая и складывается из симптомов острого сепсиса и некротической ангины, поскольку микробы, населяющие глотку, относятся к условно-патогенной флоре и при выключении лейкоцитарной защиты и других неблагоприятных обстоятельствах приобретают патогенность и проникают в ткани и кровь. Заболевание протекает тяжело, с высокой лихорадкой, стоматитом, гингивитом, эзофагитом. Печень увеличена. Диагноз ставится на основании анализа крови: лейкопения резкая, ниже1000 лейкоцитов в 1 мм 3 крови, отсутствие гранулоцитов. Прогноз серьезен ввиду развития сепсиса, отека гортани, некроза тканей глотки с сильным кровотечением. Лечение складывается из борьбы с вторичной инфекцией – назначения антибиотиков, витаминов, ухода за глоткой (полоскания, смазывания, ирригации антисептическими, вяжущими, бальзамическими растворами), внутривенного переливания лейкоцитарной массы. Прогноз при этом заболевании достаточно серьезен.
Алиментарно-токсическая алейкия характерна тем, что в отличие от агранулоцитоза, когда из периферической крови исчезают только гранулоциты (нейтрофилы, эозинофилы), исчезновение касается всех форм лейкоцитов. Связывают заболевание с попаданием в пищу особого грибка, размножающегося в перезимовавших злаках, оставшихся неубранными на полях, и содержащего очень токсичное вещество – поин, даже очень малое количество которого приводит к контактным поражениям в виде некроза тканей, геморрагических язв, поражающих весь желудочно-кишечный тракт, и даже попадание при этом кала на ягодицы вызывает их изъязвление.
Яд термостабилен, поэтому термическая обработка муки (приготовление выпеченных изделий, хлеба) не уменьшает его токсичности.
Со стороны глотки резко выражена некротическая ангина, когда миндалины выглядят как серые грязные тряпки, а изо рта выделяется резкий, тошнотворный запах.
Количество лейкоцитов в периферической крови до 1000 и менее, при этом зернистые лейкоциты полностью отсутствуют. Характерны высокая лихорадка, появление геморрагической сыпи. Лечение в ранней стадии состоит в промывании желудка, клизмах, назначении слабительного, щадящей диете, внутривенных вливаниях физраствора с витаминами, гормонами, глюкозой, в переливании крови, лейкоцитарной массы.
В стадии ангины и некрозов назначают антибиотики. При резких клинических проявлениях заболевания прогноз неблагоприятный.
Ангины при острых лейкозах протекают с различной степенью тяжести в зависимости от стадии лейкоза. Начало заболевания ангины (как правило, катаральной) протекает относительно благоприятно, начинается на фоне видимого благополучия, и только анализ крови позволяет на этой ранней стадии заболевания заподозрить острый лейкоз, что еще раз доказывает обязательное исследование крови при ангинах.
Ангины при развившихся лейкозах, когда число лейкоцитов крови достигают 20 000 и более, а количество эритроцитов падает до 1–2 млн, ангина протекает крайне тяжело в виде язвенно-некротической и гангренозной формы с высокой лихорадкой и тяжелым общим состоянием. Присоединяются носовые кровотечения, кровоизлияния в органы и ткани, увеличение всех лимфоузлов. Прогноз неблагоприятный, больные умирают через 1–2 года. Лечение ангины симптоматическое, местное, реже назначают антибиотики, витамины.
Ангины при инфекционных гранулемах и специфических возбудителяхТуберкулез глотки может протекать в виде двух форм – острой и хронической. При острой форме характерна гиперемия с утолщением слизистой оболочки дужек, мягкого неба, язычка, напоминающая ангину, температура тела может достигать 38 °C и выше. Наблюдаются резкие боли при глотании, появление на слизистой оболочке серых бугорков, затем их изъязвление. Характерный анамнез, наличие других форм туберкулеза помогают в диагнозе.
Из хронических форм туберкулеза чаще бывает язвенная, развивающаяся из инфильтраций, часто протекающая без симптомов. Края язвы приподняты над поверхностью, дно покрыто серым налетом, после его удаления обнаруживаются сочные грануляции. Чаще всего язвы наблюдаются на задней стенке глотки. Течение процессов в глотке зависит от многих причин: общего состояния больного, его питания, режима, социальных условий, своевременного и правильного лечения.
При острой милиарной форме туберкулеза прогноз неблагоприятен, процесс развивается очень быстро с летальным исходом через 2–3 месяца.
Лечение туберкулеза глотки, как и других его форм, стало относительно успешным после появления стрептомицина, который вводится внутримышечно по 1 г в день в среднем в течение 3 недель. Неплохие результаты иногда дает и R-терапия.
Сифилис глотки . Первичный сифилис чаще всего поражает небные миндалины. Твердый шанкр, как правило, протекает безболезненно.
Обычно на красном ограниченном фоне верхней части миндалин образуется твердый инфильтрат, затем эрозия, переходящая в язву, поверхность ее имеет хрящевую плотность. Отмечаются увеличенные шейные лимфоузлы на стороне поражения, безболезненные при пальпации.
Развивается первичный сифилис медленно, неделями, обычно на одной миндалине.
Ухудшается состояние больных при вторичной ангине, появляются лихорадка, резкие боли. При подозрении на сифилис обязательно нужно провести реакцию Вассермана.
Вторичный сифилис появляется через 2–6 месяцев после заражения в виде эритемы, папул. Эритема в глотке захватывает мягкое небо, дужки, миндалины, губы, поверхность щек, языка. Диагноз сифилиса на этой стадии труден до появления папул от чечевичного зерна до боба, поверхность их покрыта налетом с оттенком сального блеска, окружность гиперемирована.
Чаще всего папулы локализуются на поверхности миндалин и на дужках.
Третичный период сифилиса проявляется в виде гуммы, возникающей, как правило, через несколько лет от начала заболевания. Чаще гуммы образуются на задней стенке глотки и мягком небе. Сначала появляется ограниченная инфильтрация на фоне яркой гиперемии слизистой оболочки глотки. Жалобы в этот период могут отсутствовать.
При дальнейшем течении возникает парез мягкого неба, отмечается попадание пищи в нос. Течение третичного сифилиса очень вариабельно, зависит от локализации и темпов развития гуммы, которая может поражать костные стенки лицевого черепа, язык, магистральные сосуды шеи, вызывая обильное кровотечение, прорастает в среднее ухо.
При подозрении на сифилис обязательна консультация венеролога для уточнения диагноза и назначения рационального лечения.
Фузоспирохетоз . Этиологическим фактором является симбиоз веретенообразной палочки и спирохеты в полости рта. Характерным проявлением болезни является появление на поверхности небных миндалин эрозий, покрытых сероватым, легко снимающимся налетом.
В начальной стадии заболевания отсутствуют субъективные ощущения, язва прогрессирует, и только через 2–3 недели появляются слабые боли при глотании, могут увеличиваться регионарные лимфоузлы на стороне поражения.
При фарингоскопии в этот период обнаруживается глубокая язва миндалины, прикрытая серым зловонным налетом, легко удаляющимся. Общие симптомы, как правило, не выражены.
При дифференциальной диагностике необходимо исключить дифтерию, сифилис, рак миндалин, заболевания крови, для чего делаются анализ крови, реакция Вассермана, мазок на дифтерийную палочку.
Редко к поражению миндалин присоединяются фарингит и стоматит, тогда течение заболевания становится тяжелым.
Лечение заключается в применении полосканий перекисью водорода, 10 %-ным раствором бертолетовой соли, марганцовокислого калия. Однако лучшим средством лечения является обильное смазывание язвы 10 %-ным раствором медного купороса 2 раза в день.
Начало заживления язвы отмечается уже на третий день, что, в свою очередь, служит и дифференциальной диагностикой с сифилисом, заболеваниями крови. Прогноз при своевременном лечении благоприятный.
Кандидомикоз глотки вызывается дрожжеподобными грибами, часто у ослабленных больных или после бесконтрольного приема больших доз антибиотиков, вызывающих дисбактериоз в области глотки и пищеварительного тракта.
Возникают боли в горле, лихорадка, на фоне гиперемии слизистой оболочки глотки появляются мелкие белые налеты с дальнейшим обширным некрозом эпителия миндалин, дужек, неба, задней стенки глотки в виде сероватых налетов, после удаления которых остается эрозия.
Дифференцировать заболевание приходится с дифтерией, фузоспирохетозом, поражениями при заболеваниях крови. Диагноз ставится на основе микроскопирования материалов мазка с налетом дрожжевидных грибов. Лечение предусматривает обязательную отмену всех антибиотиков, ирригацию глотки слабым содовым раствором, смазывание очагов поражения раствором Люголя на глицерине.
Данное заболевание необходимо отличать от фарингомикоза, при котором в лакунах миндалин образуются выступающие на поверхность острые и твердые шипы. Поскольку отсутствуют признаки воспаления окружающих тканей и субъективные ощущения, заболевание долгое время может быть не обнаружено больным. Консервативное лечение малоэффективно. Как правило, приходится удалять пораженные миндалины.
Паратонзиллярный абсцессМежду капсулой миндалины и глоточной фасцией находится паратонзиллярная клетчатка, а за глоточной фасцией, латеральнее, располагается клетчатка парафарингеального пространства. Эти пространства восполнены клетчаткой, воспаление которой, а в конечной стадии – и абсцедирование определяют клинику названного заболевания. Абсцесс вызывается чаще всего неспецифической флорой в результате тонзиллогенного распространения инфекции. Начинается заболевание остро, с появления боли при глотании, чаще с одной стороны.
Обычно паратонзиллярный абсцесс возникает после перенесенной ангины в период выздоровления. При осмотре глотки отмечаются резкий отек и гиперемия тканей вокруг миндалины (дужки, мягкое небо, язычок), выпячивание миндалины из ниши, смещение к средней линии.
Абсцесс формируется в среднем около 2 суток. Общие симптомы – слабость, лихорадка, увеличение шейных лимфоузлов на стороне абсцесса. Отмечена классическая триада паратонзиллярного абсцесса: обильное слюнотечение, тризм жевательных мышц и открытая гнусавость (в результате паралича мышц небной занавески).
Лечение абсцессов назначают комбинированное: антибиотики внутримышечно, учитывая боли при глотании и вынужденное голодание, аспирин, анальгетики, полуспиртовой компресс на боковую область шеи (на стороне абсцесса), антигистаминные препараты.
Одновременно проводится хирургическое лечение. Различают абсцессы передневерхний (гной скапливается за передней дужкой и мягким небом около верхнего полюса миндалины), задний (при скоплении гноя в области задней дужки), наружный (скопление гноя между капсулой миндалины и глоточной фасцией). Анестезия, как правило, местная – смазывание слизистой 5 %-ным раствором кокаина или 2 %-ным раствором дикаина. На скальпель наматывают салфетку таким образом, чтобы острие выступало не более чем на 2 мм, иначе можно поранить магистральные сосуды каротидного бассейна.
Разрез производится при переднем абсцессе строго в сагиттальной плоскости на середине расстояния от заднего коренного зуба до язычка, затем в разрез вводят тупой зонд или кровоостанавливающий зажим (Хольстеда) и разводят края разреза для лучшего опорожнения абсцесса.
При удалении гноя состояние больного, как правило, значительно улучшается. Через сутки края разреза вновь разводят зажимом для удаления скопившегося гноя. Таким же образом производится вскрытие заднего абсцесса через заднюю дужку. Труднее и опаснее вскрытие наружного абсцесса, который залегает глубже и требует большей осторожности ввиду опасности ранения сосудов. Помощь при этом может оказать предварительная пункция шприцем с длинной иглой, когда в случае обнаружения гноя разрез ведется по направлению пункции. После любого разреза в глотке производится полоскание фурацилином. Очень редко встречается заглоточный абсцесс – скопление гноя в области задней стенки глотки. У детей это связано с наличием лимфатических узлов в ретрофарингеальном пространстве, у взрослых – как продолжение наружного паратонзиллярного абсцесса.
Хронические неспецифические воспаления глотки относятся к распространенным заболеваниям. Различные неблагоприятные профессиональные и бытовые факторы, обусловливающие возникновение острого воспаления глотки и верхних дыхательных путей, при повторном воздействии приводят к развитию хронического воспаления. В ряде случаев причиной заболевания могут быть болезни обмена веществ, заболевания желудочно-кишечного тракта, печени, болезни кроветворных органов и др.
3.6.1. Хронический фарингит
Хронический фарингит (pharyngitis chronica) - хроническое воспаление слизистой оболочки глотки, развивающееся как следствие острого воспаления при неадекватном лечении и неустра-ненных этиологических факторах. Различают хронический катаральный, гипертрофический (боковой и гранулезный) и атрофи-ческий фарингит.
Этиология. Возникновение хронического фарингита в большинстве случаев обусловлено местным длительным раздражением слизистой оболочки глотки. Способствуют возникновению хронического фарингита повторные острые воспаления глотки, воспаление небных миндалин, носа и околоносовых пазух, длительное нарушение носового дыхания, неблагопри-
ятные климатические и экологические факторы, курение и т.д. В ряде случаев причиной заболевания могут быть болезни желудочно-кишечного тракта, эндокринные и гормональные нарушения, кариес зубов, употребление алкоголя, острой раздражающей и чрезмерно горячей или холодной пищи. Наконец, хронический фарингит может возникать и при ряде хронических инфекционных заболеваний, например при туберкулезе.
Патоморфология. Гипертрофическая форма фарингита характеризуется утолщением всех слоев слизистой оболочки, увеличением числа рядов эпителия. Слизистая оболочка становится толще и плотнее, кровеносные и лимфатические сосуды расширены, в периваскулярном пространстве определяются лимфоциты. Лимфоидные образования, рассеянные по слизистой оболочке в норме в виде едва заметных гранул, значительно утолщаются и расширяются, часто за счет слияния соседних гранул; отмечается гиперсекреция, слизистая оболочка гиперемирована. Гипертрофический процесс может преимущественно относиться к слизистой оболочке задней стенки глотки - гранулезный фарингит, или к боковым ее отделам - боковой гипертрофический фарингит.
При атрофическом хроническом фарингите характерно резкое истончение и сухость слизистой оболочки глотки; в выраженных случаях она блестящая, "лакированная". Величина слизистых желез и число их уменьшены. Наблюдается десква-мация эпителиального покрова.
При катаральном фарингите выявляется стойкая диффузная венозная гиперемия, пастозность слизистой оболочки за счет расширения и стаза вен малого калибра, наблюдается перива-скулярная клеточная инфильтрация.
Клиника. Катаральная и гипертрофическая формы воспаления характеризуются ощущением саднения, першения, щекотания, неловкости в горле при глотании, ощущением инородного тела, не мешающего приему пищи, но заставляющего часто производить глотательные движения. При гипертрофическом фарингите все эти явления выражены в большей степени, чем при катаральной форме заболевания. Иногда возникают жалобы на закладывание ушей, которое исчезает после нескольких глотательных движений.
Основными жалобами при атрофическом фарингите явля->тся ощущение сухости в глотке, нередко затруднение глота-*я, особенно при так называемом пустом глотке, часто неприятный запах изо рта. У больных нередко возникает желание ыпить глоток воды, особенно при продолжительном разго-
ве " е °бходимо отметить, что не всегда жалобы больного соот- ствуют тяжести процесса: у одних при незначительных па-огических изменениях и даже при видимом отсутствии их
Возникает ряд неприятных побочных ощущений, которые заставляют больного длительно и упорно лечиться, а у других, наоборот, тяжелые изменения проходят почти незаметно.
Фарингоскопически катаральный процесс характеризуется гиперемией, некоторой отечностью и утолщением слизистой оболочки глотки, местами поверхность задней стенки покрыта прозрачной или мутной слизью.
Для гранулезного фарингита характерно наличие на задней стенке глотки гранул - полукруглых возвышений величиной с просяное зерно темно-красного цвета, расположенных на фоне гиперемированной слизистой оболочки, поверхностных ветвящихся вен. Боковой фарингит представляется в виде тяжей различной толщины, расположенных позади небных дужек.
Атрофический процесс характеризуется истонченностью, сухостью слизистой оболочки, которая имеет бледно-розовый цвет с тусклым оттенком, покрытой местами корками, вязкой слизью.
Лечение амбулаторное, направлено прежде всего на устранение местных и общих причин заболевания, таких как хронический гнойный процесс в полости носа и околоносовых пазухах, в миндалинах и т.д. Необходимо исключить воздействие возможных раздражающих факторов - курения, запыленности и загазованности воздуха, раздражающую пищу и т.д.; провести соответствующее лечение общих хронических заболеваний, способствующих развитию фарингита. Имеет немаловажное значение санация полости рта.
Наиболее эффективно местное лечебное воздействие на слизистую оболочку глотки с целью ее очищения от слизи и корок.
При гипертрофических формах применяют полоскание теплым изотоническим или 1 % раствором хлорида натрия. Этим же раствором можно производить ингаляции и пульверизацию глотки. Уменьшает отечность слизистой оболочки смазывание задней стенки глотки 3-5 % раствором нитрата серебра, 3-5 % раствором протаргола или колларгола, можно рекомендовать полоскание настоем шалфея, чистотела, бикарминта, гексора-ла, мирамистина, октенисепта. Положительный эффект дает применение антисептиков в виде карамелей для рассасывания во рту, оказывающих бактериостатический эффект - фаринго-септ, гексализ. Крупные гранулы эффективно удалять с помощью криовоздействия, прижигания концентрированным 30- 40 % раствором нитрата серебра, ваготилом.
Лечение атрофического ринита включает ежедневное удаление из полости носа слизисто-гнойного отделяемого и корок. Лучше это делать изотоническим или 1 % раствором хлорида натрия с добавлением 4-5 капель 5 % спиртового раствора йода на 200 мл жидкости, раствором ротокана. Систематическое и длительное орошение глотки этими растворами снимает раздражение слизистой оболочки, уменьшает выраженность симптомов фарингита. Периодически проводятся курсы сма-
Ссадины, поверхностные ранения слизистой острыми инородными телами, осколками костей, попадающими с пищей; разрыв мягкого нёба при падении с открытым ртом.
Клинические симптомы . Резкая боль, болезненное глотание, кровотечение, опасное для жизни при повреждении сосудов системы наружной сонной артерии.
Диагностика . Оценить состояние пациента, жалобы, анамнез; обстоятельства травмы, объективное обследование: осмотр ротовой полости, глотки (целостность тканей слизистой, кровоточивость); функции глотки (глотание, затрудненное дыхание ввиду реактивного отека); лабораторное обследование (клинический анализ крови, ТАПС).
Осложнение ранений глотки : инфицирование раны, воспалительные процессы, аспирационная пневмония, вторичные кровотечения из крупных сосудов шеи.
Ожоги глотки, полости рта раздражающими жидкостями
Объективно : в зависимости от степени поражения - разлитая гиперемия, изъявление эпителия с образованием налетов, некроз тканей подслизистого и мышечного слоев. Ожоги глотки сочетаются с ожогами пищевода и гортани.
Инородные тела глотки
Причины . Часто попадают с пищей (рыбные и куриные косточки, шелуха от семечек), посторонние случайные предметы, отсутствие культуры приема пищи, поспешная еда; могут быть зубные протезы.
Клинические признаки . Ощущение постороннего предмета в глотке, позывы на рвоту, колющие боли при глотании; при крупных инородных телах - нарушение дыхания, кровохарканье, кашель, затруднение дыхания могут быть при попадании пиявки во время купания в водоеме.
Острые воспалительные заболевания глотки
Аденоидит
Болеют дети дошкольного возраста.
Причины . Инфицирование; заболевание как осложнение воспалений в носу и придаточных пазух; возбудители: стафилококки; внутриклеточные микроорганизмы: микоплазма, хламидии, риновирусы; вирус гриппа, активизация банальной флоры под влиянием холода; искусственное питание.
Клинические симптомы . Острое начало, сухость, жжение, в раннем возрасте затруднение акта сосания, головная боль.
Регионарные лимфоузлы подчелюстные, шейные увеличены, болезненны.
Осложнения : средний отит, синусит, рецидивы заболевания ведут к гипертрофии глоточной миндалины.
Острый фарингит
Причины . Инфицирование; понижение сопротивляемости организма; предшествует ринофарингит; погодные условия.
Объективные признаки: температура нормальная, слизистая оболочка задней и боковой стенки глотки резко гиперемирована.
Ангины - острый тонзиллит
Наиболее частые заболевания глотки.
Причины . Возбудитель: гемолитический стрептококк, стафилококк, аденовирус.
Предрасполагающие факторы: снижение иммунитета, переохлаждение местное, общее.
Классификация ангин:
- первичная - развивается самостоятельно;
- вторичная - развивается на фоне инфекционных заболеваний (корь скарлатина, дифтерия, сифилис).
При заболеваниях крови (лейкоз, моноцитоз, агранулоцитоз).
Первичные ангины
Катаральная ангина
Клинические симптомы . Наиболее легкая форма, характерны местные проявления, у детей повышается температура, страдает общее состояние, боль в горле, сухость.
Объективно: гиперемия слизистой, отек нёбных миндалин, увеличены, покрыты слизистым отделяемым; подчелюстные лимфоузлы увеличены, слегка болезненные.
Течение заболевания - до 5 дней.
Фолликулярная ангина
Нёбные миндалины увеличены, на поверхности увеличенные нагноившиеся фолликулы, при созревании вскрываются, образуя белые налеты на поверхности миндалин.
Лакунарная ангина
Боль в горле длится до 3-х дней, при лечении явления воспаления купируются на 7-й день.
Дифференциальный диагноз - следует отличать от ангины при скарлатине, дифтерии, заболеваниях крови.
Учесть эпидемическую обстановку.
Абсцессы глотки
Паратонзиллярный абсцесс
Причины . Проникновение инфекции из глубины лакун в околоминдаликовое пространство при осложненной ангине; способствующие факторы: понижение сопротивляемости организма, кариозные зубы, местное переохлаждение.
Объективно при фарингоскопии: гиперемия слизистой глотки на стороне поражения, напряжение нёбной миндалины с одной стороны, ассиметрия мягкого нёба, болезненный инфильтрат вокруг или за миндалиной, маленький язычок отечен. Увеличены и болезненны подчелюстные лимфоузлы. При созревании возможны самопроизвольные вскрытия с выделением значительного количества гнойного экссудата с неприятным запахом.
Заглоточный абсцесс
Причины . Распространение инфекции из носа, носоглотки, травмах глотки.
Клинические симптомы . Состояние тяжелое. Беспокойство, отказ от еды. Затруднение дыхания, гнусавость. Клинические симптомы зависят от расположения абсцесса в нижних отделах, возможно удушье, цианоз.
Объективно: при фарингоскопии по задней стенки глотки определяется шарообразный инфильтрат, гиперемия, оттесняет нёбную миндалину и заднюю дужку кпереди. У маленьких детей информативным является пальпаторное исследование.
Дифференциальная диагностика . Заглоточный абсцесс необходимо отличать от подскладочного ларингита, инородного тела гортани.
Осложнения . Заглоточный абсцесс опасен ввиду аспирации дыхательных путей гнойным содержимым при самостоятельном вскрытии гнойника, возможна смерть от удушья, большой инфильтрат может закрыть ход в гортань, что приведет к нарушению дыхания вплоть до асфиксии, сепсис.
Окологлоточный абсцесс
Причины . Ангины, паратонзиллит, кариозные зубы, травмы глотки.
Клинические симптомы . Общее состояние тяжелое, затруднение открывания рта, возможно затруднение дыхания.
При фарингоскопии - гиперемия, инфильтрат на боковой поверхности глотки.
Осложнения : гнойный медиастинит.
Под термином «болезни горла» в обиходе чаще всего подразумевают ЛОР-заболевания глотки (отдела пищеварительной и дыхательной систем, сообщающего носовую полость, полость рта и гортани).
Как и в случае других органов, болезни горла могут быть следствием инфекции (вирусной, бактериальной или грибковой) – как острой, так и хронической, различных травм, вредных внешних воздействий (едкие и токсические вещества, пыли, табачный дым).
Классификация
ЛОР-заболевания горла можно разделить на острые воспалительные, хронические воспалительные и их осложнения. Болезни гортани и горла также включают в себя гипертрофию небных и глоточной миндалин, инородные тела, ранения и ожоги глотки. Рассмотрим их подробней по отдельности.
Симптоматика
Острые воспалительные заболевания глотки
К этой группе относятся острый фарингит и различные ангины, чуть ли не самые частые заболевания горла у детей.
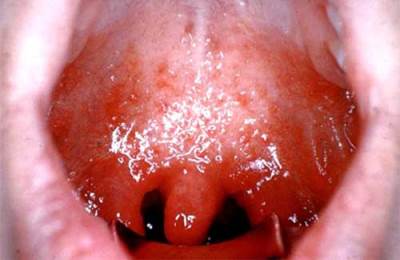
Острый фарингит – острое воспаление слизистой оболочки глотки, развивающееся из-за воздействия микроорганизмов или вредных факторов окружающей среды, таких как курение, алкоголь и др.
При этом заболевании пациент чаще всего жалуется на чувство жжения, сухости, саднение в горле, удушье, ощущения описываются как «ком в горле». Температура обычно либо боли.
Ангина – общее острое инфекционно-аллергическое заболевание, развивающееся при поражении лимфоидной ткани глоточного кольца. Причиной чаще всего служит бета-гемолитический стрептококк группы А.
Выделяют банальные формы ангин (катаральную, фолликулярную и лакунарную), атипичные формы, а также специфические ангины при некоторых инфекционных заболеваниях и болезнях крови.

– наиболее легкая форма, характеризуется болью и першением в горле, чувством «кома», незначительными болями при глотании и небольшим повышением температуры.
Фолликулярная ангина – протекает тяжелее с сильной болью, иррадиирующей в ухо, головной болью, слабостью, иногда рвотой, удушьем. Температура может повышаться до 39°С.
Лакунарная – самая тяжелая из банальных форм. Все миндалины покрыты налетом, лакуны заполнены желтовато-белым налетом, также наблюдаются боли при глотании, лихорадка и симптомы интоксикации, в том числе ощущение «кома в горле».
При различных инфекционных заболеваниях также может развиваться ангина как один из компонентов основного процесса.
С явлениями ангины протекают:
- дифтерия (тогда миндалины покрыты плотным бело-серым налетом, возможно развитие крупа — удушья);
- скарлатина;
- корь;
- агранулоцитоз;
- лейкозы;
- герпетическая ангина (с мелкими пузырьками на миндалинах и односторонним конъюнктивитом).
Возможно присоединение грибковой инфекции.
Отдельной формой ангины является ангина Симановского-Плаута-Венсана . Ее вызывает симбиоз веретенообразной бактерии и спирохеты полости рта, приводящий к развитию зеленоватого налета, чувства «кома» в горле, гнилостного запаха изо рта и высокой температурой.

Ангины могут протекать с осложнениями, такими как паратонзиллит, пара- и ретрофарингеальные абсцессы.
Паратонзиллит – это воспаление околоминдаликовой клетчатки, проявляющееся в сильном повышении температуры до 39-40°С, невозможности приема пищи и сглатывания слюны из-за очень сильной боли, «кома в горле», удушья; также характерен тризм – симптом, при котором человек не может полностью открыть рот из-за тонического спазма жевательной мускулатуры. В полости рта в проекции миндалины выявляется крупное выбухание.
Парафарингеальный абсцесс – это нагноение парафарингеальной клетчатки, а рефтрофарингеальный – заглоточный. Симптомы их во многом схожа с паратонзиллитом (кроме характерного выбухания), дифференциальный диагноз должен проводить ЛОР-врач.
Гипертрофия миндалин
Под этим термином подразумевают разрастание лимфаденоидной ткани. Чаще всего встречаются гипертрофические процессы в небных и глоточной миндалинах.
Увеличенные ткани могут затруднять дыхание, вызывать удушье нарушать дикцию, прием пищи, вызывать ощущение «кома» в горле.
Дети с таким заболеванием плохо спят, по ночам кашляют, у некоторых из-за этого могут развиться нервно-психические нарушения.
Хронические воспалительные заболевания глотки
К ним относят хронические формы фарингита и тонзиллита.
Хронический фарингит – воспаление слизистой глотки – возникает вследствие недостаточно эффективного лечения острых форм. Встречаются катаральные, гипертрофические (боковые и гранулезные) и атрофические формы.

Пациенты жалуются на саднение, першение, щекотание, «ком» в горле, удушье, ощущение инородного тела, закладывание ушей.
Температура может не подниматься. Часто для проглатывания чего-либо им необходим глоток воды.
Хронический тонзиллит – стойкое инфекционно-аллергическое заболевание с местными проявлениями в виде воспаления миндалин. Чаще всего возникает как осложнение других инфекционных процессов (таких как ангина и кариес).
Простая форма характеризуется частыми (1-2 раза в год) ангинами с соответствующими жалобами: болью, «комом в горле», покашливанием, подъемом температуры.
При токсико-аллергической форме к ангинам добавляются симптомы интоксикации и аллергизации, часто встречаются сопряженные заболевания, такие как ревматизм, гломерулонефрит, полиартрит, эндокардит и другие.
Инородные тела, ранения и ожоги горла
Инородные тела чаще всего попадают в глотку при разговоре или смехе во время еды, а также у детей во время игр. Иногда инородными телами у пожилых людей оказываются зубные протезы. Пациенты жалуются на ком в горле, боли и затруднения дыхания и глотания.

Ранения горла бывают наружные и внутренние, проникающие и непроникающие, изолированные и сочетанные, слепые и сквозные.
Симптомами чаще всего являются кровотечение, нарушения дыхания, речи, затруднение глотания из-за «кома», удушье, выраженный болевой синдром.
Ожоги могут развиться при термических и химических поражениях стенки горла. Термические ожоги чаще вызывает воздействие температур — попадание горячей пищи и напитка, реже – горячего воздуха или пара.
Химические ожоги возникают при воздействии соляной, уксусной, азотной кислот, едкого натра или калия.
Ожоги могут быть трех степеней – от первой, самой легкой, сопровождающейся покраснением слизистой, до третьей — с некрозом глубоких слоев тканей.
Ожоги чаще всего сопровождаются болью, слюнотечением, общей интоксикацией. Из-за многочисленных осложнений ожоги горла являются жизнеугрожающим состоянием.
Лечение
Лечение острого фарингита обычно проводится амбулаторно, его назначает терапевт или ЛОР-врач. Оно включает в себя полоскания с антисептиками (хлорофиллиптом, настоем ромашки), аэрозоли (полидекса), десенсибилизирующие и иммуностимулирующие препараты. Антибиотики назначаются редко.

Банальные ангины обычно лечатся амбулаторно ЛОР-врачом, в тяжелых случаях – в стационаре.
Назначают антибиотики из группы пенициллинов, антигистаминные средства (тавегит, телфаст), ингаляции биопарокса, полоскания и нестероидные противовоспалительные препараты.
Лечение инфекционных заболеваний и заболеваний крови, сопровождающихся явлениями ангины должен проводить не ЛОР, а врач-инфекционист или гематолог в соответствующих стационарах.
Важно помнить! Любое подозрение на дифтерию является неоспоримым показанием к обследованию и, возможно, госпитализации, поскольку дифтерия является очень опасным заболеванием.
При ангине Симановского-Плаута-Венсана проводят антибиотикотерапию препаратами пенициллина, общеукрепляющую и витаминную терапию; санируют полость рта и очищают миндалины от некротических очагов.

Тактика ведения паратонзиллита и других абсцессов включает в себя антибиотикотерапию и обязательное хирургическое вмешательство для санации гнойных очагов.
Хронический фарингит лечат амбулаторно исключением воздействия вредных факторов (алкоголь, курение), ингаляциями, смазыванием горла колларголом (проводится ЛОР-врачом) , рассасыванием карамелей с антисептиками (гексализ, фарингосепт). В лечении хронического фарингита используются как консервативные, так и хирургические методы. Первые подразумевают промывание лакун миндалин (10-15 процедур), смазывание их поверхности йодинолом или колларголом, полоскания и физиотерапевтические процедуры (УВЧ- или СВЧ-терапия).
К хирургическим методам относят тонзиллэктомию. Схожим, но менее радикальным методом – тонзилло – или аденотомией соответственно лечат гипертрофию небных и язычной миндалин.

Инородные тела удаляет ЛОР-врач с помощью специальных щипцов или петель. Не стоит удалять инородное тело самостоятельно с помощью пинцетов, так как можно усугубить процесс и вызвать асфиксию.
Хирургическую обработку ран также проводит ЛОР-специалист при наличии необходимых инструментов и оборудования, чаще всего – в условиях стационара.
Лечение ожогов горла – трудный и многостадийный процесс, задействующий как ЛОРов, так и других специалистов. Вначале все мероприятия обычно направлены на сохранение жизни больного, затем – на предотвращение образования спаек.
В острый период проводят противошоковые и детоксикационные мероприятия, борьбу с нарушениями дыхания, осуществляют гемостаз и антибиотикотерапию.
В отдаленный период наиболее частой процедурой является бужирование – расширение просвета горла для восстановления его проходимости.
Профилактика
Болезни горла разнообразны, поэтому различна и их профилактика. Следует избегать травмоопасных ситуаций, следить за употребляемой едой и напитками, не разговаривать во время еды.
Также следует вовремя лечить все остро возникающие заболевания, ни в коем случае не оставлять процесс недолеченным.
Положительный эффект окажет и активация естественного иммунитета, например, с помощью препарата Immunity.
Он помогает справляться с вирусными и бактериальными инфекциями всего за два дня, способствует активации иммунитета и выводит токсины из организма, уменьшая время реабилитации.



